Neuronauke Pregled
EPILEPSIJA (Pojam i definicija, kalsifikacija, učestalost, uzroci, klinička slika, lečenje,
izdavanje antiepileptičnih lekova u apoteci)
Pojam i definicija
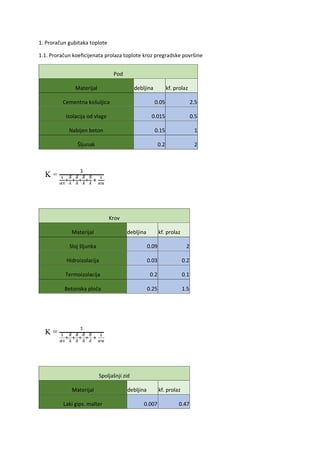
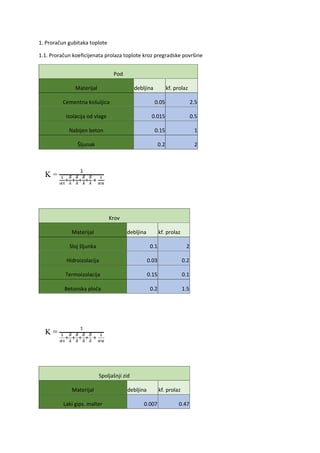
Pod
epileptičkim napadom
se podrazumeva intermitentna, paroksizmalna, iznenadna,
kratkotrajna i iscrpljujuća izmena motorne aktivnosti, senzibiliteta, senzorijuma, ponašanja,
emocija, svesti ili autonomnih funkcija, koja je uzrokovana abnormalnom, hipersinhronom,
elektro-hemijskom hiperaktivnošću grupe neurona. Epileptički napadi se najčešće simptomi
hronične neurološke bolesti – epilepsije, ali se, takođe, često javljaju i kao simptomi raznih
drugih poremećaja koji privremeno nadražuju mozak. Nijedan simptom nije apsolutno
karakterističan za epileptički napad niti su intermitentnost, paroksizmalnost, iznenadnost i
postiktalni umor apsolutno karakteristični za svaki epileptični napad.
Pod
epilepsijom
se podrazumeva hronično neurološko oboljenje koje se karakteriše
spontanim ponavljanjem epileptičkih napada usled pravovremenog, iznenadnog, ekscesivnog
i naglog lokalnog pražnjenja sive mase. U praksi to znači da se pod epilepsijom po pravilu
podrazumeva stanje posle 2 ili više spontanih epileptičnih napada. Epilepsiju kao hroničnu
bolest karakterišu EEG promene koje se ne registruju samo tokom napada (iktalno), već i van
napada (interiktalne epileptiformne promene (IEP)). Odsustvo IEP ne isključuje dijagnozu
epilepsije.
Klasifikacija
Glavne grupe epileptičkih napada su: fokalni i generalizovani napadi.
Fokalni napadi
-
Prosti fokalni (sa motornim,
senzornim, autonomin, psihičkim
simptomima)
-
Složeni fokalni napadi
-
Fokalni napadi sa sekundarnom
generalizacijom
Primarno generalizovani napadi
-
Apsansni (
Petit mal
)
-
Toničko klonički
-
Tonički
-
Atonički
-
Mioklonički
Neklasifikovani napadi
-
Neonatalni napadi
-
Infantilni spazmi
Epileptički sindromi i epilepsije se razvrstavaju po mestu ishodišta i po etiologiji. Prema
etiologiji razlikujemo:
1) Idiopatske – Češće se javljaju u prve dve decenije života. U kasnijim uzrastima odnos
je obrnut. Bolesnici nemaju neurološke ispade niti morfološka oštećenja mozga.
Najvažniju ulogu imaju nasledna predispozicija i genske mutacije.
2) Simptomatske - uzrokovane traumom mozga, cerebrovaskularnim poremećajima,
tumorima mozga, infekcijama CNS-a, alkoholom i drugim intoksikacijama,
metaboličkim i endokrinološkim poremećajima i dr.
3) Kriptogene (koje su verovatno simptomatske) epilepsije i kod kojih i dalje nije
utvrđen uzročni činilac.
Učestalost
Epilepsija je najčešća ozbiljna hronična neurološka bolest. 9% ljudi ima najmanje jedan
epileptički napad tokom života, a podaci o prevalenciji (ukupan broj bolesnika u jednoj
populaciji) za većinu zemalja kreću se u opsegu od 5-10 slučajeva na 1000 osoba, a to znači
da gotovo svaka stota osoba boluje od epilepsije.
Uzroci
Etiološka klasifikacija epileptičkih napada i epilepsija zasnovana je na proceni ključnog
faktora u nastanku napada. Životno doba bolesnika jedan je od najvažnijih faktora koji
određuje verovatne uzroke napada ili epilepsije. Kod dece najčešći uzroci su: kongenitalne
disgenezije, infekcije CNS-a, intrakranijalno krvarenje na rođenju, hipoksija, ishemija. Kod
odraslih: Trauma, tumori, infekcije, korišćenje narkotika, idiopatski uzroci.
Patogeneza fokalnih i generalizovanih epilepsija su suštinski različite. Kod
fokalnih
epilepsija
postoji fokus u ograničenom delu mozga u kom se nalazi mali broj hiperaktivnih
neurona. Fokalni napad se tu rađa i odatle se širi.
Kod
generalizovanih epilepsija
od samog početka ceo ili najveći deo mozga učestvuje u
napadu, ali neuroni nisu hiperaktivni, već hipersinhroni tj. Svi su istovremeno aktivni u istoj
fazi što dovodi do ukupno prekomerne funkcije mozga, bez pojačane aktivnosti pojedinačnih
neurona.
Klinička slika
Fokalni napadi – klasifikacija prema kvalitetu svesti tokom napada:
1. Jednostavni fokalni napadi – svest je u potpunosti očuvana tokom napada. Ti napadi
izazivaju motorne, senzitivne, senzorne, vegetativne ili psihičke simptome, bez jasne
izmene svesti i uz očuvanu sposobnost komunikacije sa okolinom.
2. Kompleksni fokalni napadi – svest je narušena i meri se sposobnošću bolesnika da
reaguje na draži tokom napada i očuvanošću sećanja za događaje tokom napada posle
njegovog završetka. Karakteriše se jednostavnim motornim aktivnostima (žvakanje,

Lečenje
Terapija epilepsije može biti hiruška i farmakoterapija.
Farmakoterapija
– Primena antiepileptičkih lekova (AEL) predstavlja glavni oblik lečenja
većine bolesnika se epilepsijom. Terapijska odluka i izbor AEL zavise od vrste napada i tipa
epilepsije/epileptičkog sindroma. Osnovni cilj antiepileptičke terapije je suzbijanje napada,
bez ili uz minimalna neželjena dejstva i povoljan dozni režim, čime se poboljšava i kvalitet
života. Antiepileptički lek uvodi se tek posle dva ili više neprovocirana epileptička napada.
Retko se uvodi posle prvog napada i to samo u slučaju da postoji predispozicija za recidiv
(morfološko oštećenje mozga, neurološki ispadi, pozitivna porodična anamneza). Današnji
AEL su antikonvulzivni lekovi, jer deluju samo na epileptičke napade tako što ili suzbijaju
njihov početak i propagaciju ili ih prekidaju ako su već započeti. Nijedan trenutno korišćeni
lek nema antiepileptogeno dejstvo kojim bi sprečio razvoj epileptogenog fokusa.
Pacijentu sa novodijagnostikovanom epilepsijom najpre se uvodi monoterapija (1. Lek).
Ukoliko je terapija uspešna, postoji mogućnost ukidanja terapije nakon 2-5 godina bez
simptoma. U slučaju neuspeha uvodi se alternativna monoterapija (2. Lek). U slučaju uspeha
postoji mogućnost ukidanja terapije nakon 5 godina bez napada, a u slučaju neuspeha počinje
se sa diterapijom (1. + 2. Lek). U slučaju uspeha terapiju trajno nastavljamo, a u slučaju
neuspeha pacijent se prevodi na monoterapiju (3. Lek). Terapija AEL se može prekinuti
nakon 2-5 godina bez napada, ako pacijent ima uredan EEG i neurološki nalaz. Doza se
postepeno smanjuje tokom 6-12 meseci. Recidivi najčešći u prva tri meseca.
AEL prema mehanizmu dejstva:
1) Lekovi koji pojačavaju GABA-ergičku transmisiju – GABA je inhibitorni
neurotransmiter. Predstavnicu su: barbiturati, benzodiazepini, valproat, vigabatrin,
gabapentin, levetiracetam, tiagabin, topiramat.
2) Inhibicija kalcijumovih kanala – T tipa kalcijumovih kanala. Etosuksimid specifično
blokira ove kanale. Predstavnici su još: valproat, topiramat, fenitoin, lamotrigin.
3) Antagonisti glutamata – glutamat je ekscitatorni neurotransmiter. Predstavnici:
lamotrigin, topiramat.
4) Inhibicija funkcije natrijumovog kanala – predstavnci: valproat, lamotrigin
Za lečenje generalizovanih napada najčešće se koriste valproati, a za parcijalne napade
karbamazepin..
Za toničko kloničke i parcijalne napade: Karbamazepin, valproat, fenitoin.
Za apsansne napade: Etosuksimid, valproat, klonazepam.
Za miokloničke napade: Valproat, klonazepam
Dopunski lekovi: Felbamat, gabapentin, lamotrigin, fenobarbital, tiagabin, topiramat,
vigabatrin.
Hiruška terapija
– resekcija žarišta u posebno izabramin slučajevima može značajno da
smanji broj ili uzrokuje potpuni prekid napada. Hiruško lečenje najuspešnije je kod bolesnika
sa mezijalnom temporalnom epilepsijom, a koristi se i za lečenje teških epilepsija dečjeg
uzrasta. AEL se primenjuju u postoperativnom periodu.
Epileptički status i njegovo lečenje
Epileptički status (ES)
definiše se kao jedan produžen ili serija kraćih epi napada u trajanju
od najmanje 30 minuta pri čemu bolesnik ne dolazi svesti. Status koji se javlja kod bolesnika
koji su ranije bolovali od epilepsije naziva se interkurentni status, dok se inicijalni status
javlja kao prva epileptička manifestacija u životu i ima lošiju prognozu. Najčešći tip ES je
GTK (78%) koji je i najbrutalniji. GTK i kompleksni fokalni ES su praćeni promenama
fizioloških homeostatskih parametara u vidu hipotenzije, hipoksije i hiperpireksije, sa
mogućnošću direktnog oštećenja osetljivih struktura mozga.
Lečenje statusa
– ES je jedno od najurgentnijih neuroloških stanja u kome je upravo
medikamentna terapija presudna za njegov brzi prekid. Za razliku od hronične epilepsije, u
ES, kada se odlučujemo za veće doze AEL, opasnost od samog epileptičnog poremećaja po
pravilu daleko premašuje opasnost od neželjenih dejstava lekova. Da bi AEL u statusu bio
efikasan mora da se primeni isključivo I.V. putem (u izuzetnim situacijama kada nije moguće
pronaći venu, mogući su i drugi putevi primene (intraosealno, rektalno oralno, I.M.)), u
dovoljnoj dozi i dovoljno brzo. Lečenje statusa treba da se započne što je moguće ranije. Za
razliku od lečenja epilepsije, u lečenju ES istovremena primena više od jednog AEL
(politerapija) je pravilo. Princip lečenja podrazumeva sekvencijalnu primenu jednog leka za
drugim do trenutka prekida ES. Najpre se primenjuje 50 ml 50% glukoze sa 100 mg tiamina.
Potom:
1) Lorazepam (0,1 mg/kg iv, brzinom do 2 mg/min);
2) Fenitoin ili fosfenitoin (20 mg/kg iv, brzinom do 50 mg/min tokom 10 min + 5-10
mg/kg tokom 10 min);
3) Fenobarbiton (20 mg/kg iv, brzinom do 75 mg/min+ 5-10 mg/kg tokom 10 min);
4) na kraju (ukoliko ES i dalje traje) anestezija midazolamom (0,2 mg/kg u vidu sporog
iv bolusa, nastaviti sa dozom od 10 mcg/kg/min; paralelno nastaviti sa dozama
održavanja fenobarbitona i fenitoina i korigovati ih prema nivoima lekova u plazmi;
posle 12h anestezije postepeno smanjivati dozu midazolama i pažljivo opservirati

Neuromišićna oboljenja-distrofije
Poremećaji neutomišićne transmisije se dele na: nasledene i stečene(Lambert Eatonom
mijastenični sindrom i mijastenija gravisstečena).
Kongenitalni mijastenični sindrom
Ovoj grupi pripadaju retki, nasledni poremećaji neuromišićne spojnice koji po svom
kliničkom i spoljavanju veoma liče na stečenu MG. Oni mogu biti presinaptički,
sinaptički postsinaptički. Znaci bolesti su uglavnom prisutni već na rodjenju ili u
perodu ranog detinjstva. Ne retko, bolest može početi i intrauterino kada se već na
rrođenjunu kod novorođenčeta registruju kontrakture. Kod ovih bolesnika antitela na
nAChR su uvek negativna što ovu bolest jasno razlikuje os stečene mijastenije gravis.
Tip nasleđivanja je najčešće autozomno recesivni.
Ove poremećaje treba odvojiti od
tranzitorne neonatalne mijastenije gravis.
10-20% dece
koje rode majke obolele od stečene MG na rođenju imaju hipotoniju i probleme sa
sisanjem i gutanjem tečnosti, a mnaji broj i sa disanjem. Simptomi traju samo 2-3
nedelje, koliko iznosi poluživot antitela, i potom nestaju. Objašnjavaju se pasivnim
prenosom antitela sa majke na dete.
MIJASTENIJA GRAVIS
Obuhvata bolesti sa poremećajem neuromisicne transmisije I sa znacima abnormalne
mišićne zamorljivosti I slabosti.
Stečena autoimuna mijastenija gravis se deli na:
1. Familijarnu infatilnu
2. Juvenilnu
3. Stečenu MG odraslih koja može biti: okularna, generalizovana, akutne fulminantne
forme i kasne teške forme.
Stecena autoimuna mijastenija gravis je organ-specificno autoimuno oboljenje u kome
antitela na nAChR (nikotinski acetilholinski receptori) uzrokuju postsinapticki blok
neuromišićne transmisije i dovode do patološke zamorljivosti i slabosti mišića. Smatra
se da senzibilizacija na nAChR verovatno nastaje unutar timusa, što potvrđuju česte
timusne abnormalnosti kod bolesnika sa mijastenijom gravis. Antitela usmerena
prema nAChR ostvaruju svoje dejstvo trojako:
1. Blokadom vezivanja Ach za nAChr
2. Ubrzanom razgradnjom receptora
3. Aktivacijom sistema komplementa... što za posledicu ima destrukciju postsinaptičke
membrane i smanjenje broja nAChR.
Želiš da pročitaš svih 38 strana?
Prijavi se i preuzmi ceo dokument.
Slični dokumenti

Ovaj materijal je namenjen za učenje i pripremu, ne za predaju.