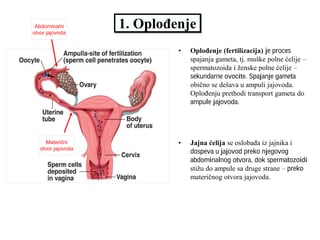
Ortopedija Pregled
RADIOLOGIJA OBOLJENJA KOŠTANO-ZGLOBNOG SISTEMA
Rendgenski snimci daju pouzdaniju i precizniju sliku, pružaju mogućnost da sliku interpretira više osoba, slika ostaje
kao trajan medicinski dokument, stare slike mogu da se porede sa novim što olakšava praćenje stanja bolesnika.
Standardne radiografije prave se u 2 pravca: anteroposteriornom (AP) i u profilnom pravcu (LL). Pre svakog
pregleda treba ustanoviti ime i prezime bolesnika, datum snimanja, označiti koja je koja strana u pitanju. Kod
ispitivanja koštanih senki ispituje se:
−
Oblik kosti;
−
Ivice koštane senke;
−
Prekid kontinuiteta kosti;
−
Struktura kosti;
−
Područja koštane destrukcije;
−
Promene gustine koštane senke: povećana (osteoskleroza)/smanjena (osteoporoza);
−
Područja stvaranja nove kosti na mestima gde ih nema.
Ispitivanje senki zglobova podrazumeva pre svega posmatranje odnosa koštanih okrajaka koji čine zglob, širine
zglobne pukotine, paralelnosti zglobnih površina, ivica artikularnih površina zglobnih okrajaka, strukture koštanih
okrajaka, pojave izraštaja i slobodnih zglobnih tela. U ortopediji se često koriste i kontrastne radiografske metode
koje se sastoje u tome da se u neku šupljinu najpre ubrizga radiokontrastna tečna supstanca (artrografija,
bursografija, fistulografija, mijelografija, diskografija, arteriografija).
POVREDE LIGAMENATA KOLENA
Ligamentarni aparat kolena sačinjavaju lateralni i medijalni kolateralni ligament, prednji i zadnji ukršteni ligament,
kapsula zgloba, medijalni i lateralni meniskus.
AKUTNE LIGAMENTARNE LEZIJE
U fleksiji kolena kadaligamenti zgloba opušteni, oštećenje može nastati usled delovanja sile na proksimalni okrajak
tibije. Karakteristična povreda može nastati kada se, potkolenica nađe u forsiranom valgusu uz komponentu
spoljašnje rotacije a uz fiksirano stopalo u lakoj fleksiji kolena, dođe do rotacije čitavog tela u suprotnu stranu (lezija
meniskusa). U zavisnosti od jačine sile ledira se/samo meniskus/uz njega i medijalni kolateralni ligament. Ako je sila
još snažnija dolazi do lezije ACL. Kada su ledirane sve ove komponente zgloba kolena, govorimo o „O
Donahjuovom“ nesretnom trijasu.
Klinička slika:
•
Kompletna lezija
: bol nije tako izražen, rupturirana kapsula dozvoljava protok sinovijalne tečnosti pa otok
nije toliko izražen; patološka pokretljivost je praćena manjim intenzitetom bola dok spazam okolne
muskulature ne dozvoljava jasno ispitivanje kolena.
•
Parcijalna lezija:
otok je znatno više izražen; pokreti su ograničeni bolom.
Značajni simptomi akutne lezije ligamenata su ekskorijacije (ogrebotine) i modrice kože na mestu povrede,
palpatorna bolna osetljivost na samom mestu lezije. Najčešći test za ispitivanje lezije prednjeg i zadnjeg ukrštenog
ligamenta je test fijoke, pa zatim varus i valgus forsirani test kolena, čime se ispituje integritet kolateralnih
ligamenata. Najčešće komplikacije posle neadekvatno lečenih akutnih lezija su pojava adhezija susednih mekih
tkiva, kalcifikacije uz proksimalno hvatište medijalnog kolateralnog ligamenta i hronična nestabilnost kolena. Ovo
dalje vodi razvoju degenerativnih promena i artrozi.
Lečenje:
parcijalne lezije se mogu lečiti konzervativno, imobilizacijom 4-6 nedelja tutor gipsom. Totalne lezije
ligamenata se leče operativno.
OŠTEĆENJE PERIFERNIH NERAVA
Oštećenje nerva najčešće se manifestuje u 3 oblika:
1) Neurapraxia
: iritacija nerva, oštećenje nerva sa prolaznim prekidom sposobnosti sprovođenja nadražaja
(oduzetost pri spavanju);
2) Aksonotmesis
: manifestuje se oduzetošću motorne i senzitivne funkcije nerva, usled nepotpunog prekida
kontinuiteta;
3) Neurotmesis
: je potpuni prekid kontinuiteta nerva.
Kod povrede nerava dolazi do paralize svih mišića koje dotični nerv inerviše, mišići atrofiraju, pokazuju znake
degeneracije, smanjenu osetljivost do potpune anestezije, uz to se javljaju trofičke smetnje. Prvi znaci regeneracije
nerva ogledaju se u pojavi parestezija, a za to je potrebno 4-6 nedelja. Terapija nerva može biti neoperativna i
operativna. Neoperativno lečenje se sastoji u imobilizaciji ekstremiteta, fizioterapeutske vežbe mišića, masaža i
elektrostimulacija mišića. Najčešći operativi zahvati na perifernim nervima su: neuroliza (oslobađanje nerva od
priraslica), šav nerva (primarni i sekundarni šav), transpozicija (premeštanje nerva), transplantacija (kod većih
defekata nadomeštavanje drugim nervom).
Plexus brachialis (C
4
-Th
1
)
: može biti povređen direktno/indirektno:
−
Potpuna oduzetost
nastaje najčešće zbog luksacije zgloba ramena sa kliničkom slikom potpune paralize
gornjeg ekstremiteta koji visi.
−
Delimična oduzetost gornjeg dela
pleksusa (Erb-Duchenneov tip) nastaje najčešće indirektno pri porođaju,
nošenju štaka/padu, sa kliničkom slikom visećeg ekstremiteta a pokretljivost prstiju i šake je očuvana.
−
Delimična oduzetost donjeg dela
pleksusa (Klumpkeova oduzetost) sa kliničkom slikom majmunske šake,
jer su zahvaćeni mišići inervisani od
n.medianus
-a (mišići prednje lože podlakta, uzvišenja palca i 2
spoljašnja glistasta mišića) i
n.ulnaris
-a (2 mišića prednje lože podlakta, mišići šake i koža šake i prstiju).
Najčešće ozlede perifernih nerava na gornjem ekstremitetu su
n.radialis
(C
5
-Th
1
) sa slikom
„viseće šake“
jer su
zahvaćeni ekstenzori šake i prstiju.
N.ulnaris
(C
8
-Th
1
) je najčešće povređen kod preloma donje trećine humerusa sa
kliničkom slikom
„kandžaste šake“
jer su zahvaćeni svi mišići koji vrše fine pokrete šake. Kod ozlede
n.medianusa
(C
6
-Th
1
) dolazi do ispada funkcije svih fleksora i pronatora podlaktice sa kliničkom slikom
„šake ginekologa“
.
Plexus lumbosacralis (L
1
-S
5
)
: inerviše trbušne mišiće, mišiće noge, trbušne i polne organe. Kod povrede
n.femoralis
(L
2
-L
4
) dolazi do ispada ekstenzije kolena i fleksije trupa. Kod ozlede
n.peroneus communis
stopalo dolazi u položaj
ekvinusa/plantarne fleksije. Hod je karakterističan kao kod
„petla“,
a noga izgleda prividno skraćena. Kod povrede
n.tibialis
dolazi do ispada fleksora potkolenice i stopala, kao i malih mišića stopala sa kliničkom slikom tzv
„petnog
stopala“
.
MERENJE OBIMA EKSTREMITETA
Mesta merenja obima gornjih ekstremitet su:
−
10-15cm iznad lateralni epikondila humerusa;
−
U visini zgloba lakta;
−
10-15cm ispod lateralnog epikondila humerusa;
−
U visini zgloba ručja odnosno stiloidnog nastavka radijusa.
Mesta merenja obima donjih ekstremiteta su:
−
10-15cm ispod vrha velikog trohantera;
−
Suprapatelarno;
−
Oko zgloba kolena preko sredine patele;
−
Infrapatelarno;
−
U nivou najvećeg obima lista;
−
10-15cm iznad vrha medijalnog maleolusa;
−
U visini vrhova maleolusa;

Pronacija 90
0
i supinacija 90
0
.
−
Ručni zglob:
Fleksija 80-90
0
(volarna fleksija);
Ekstenzija 70
0
(dorzifleksija);
Abdukcija 20-25
0
(radijalna devijacija);
Addukcija 30-50
0
(ulnarna devijacija).
−
Palac u CMC
zglobu:
Fleksija 15
0
i ekstenzija 20-30
0
;
Abdukcija 40
0
i addukcija 0
0
.
−
Palac u MCP
: fleksija 50
0
i ekstenzija 50
0
; u
IP zglobu
fleksija 80
0
i ekstenzija 10-15
0
.
−
Ostali prsti u MCP
zglobu su:
Fleksija 80-90
0
;
Ekstenzija 30-45
0
;
Abdukcija 20-60
0
.
−
Pokreti
ostalih prstiju u PIP
zglobu fleksija 100
0
i ekstenzija 0
0
; u
DIP
fleksija 80-90
0
i ekstenzija 0
0
;
Obim pokreta u donjim ekstremitetima:
−
Kuk:
Fleksija 120-125
0
;
Ekstenzija 15-30
0
;
Abdukcija 40-45
0
;
Addukcija 0
0
tj 20-30
0
;
Spoljašnja rotacija 45
0
i unutrašnja rotacija 45
0
.
−
Koleno
: fleksija 130-135
0
i ekstenzija 0-10
0
.
−
Skočni zglob
(talokruralni): fleksija 45-50
0
(plantarna fleksija) i ekstenzija 20
0
(dorzifleksija).
−
Subtalarni zglob:
inverzija 30-40
0
i everzija 20
0
.
−
Pokret palca u MTP zglobu
: fleksija 35-45
0
i ekstenzija 60-70
0
,
u IP zglobu
: fleksija 30-45
0
i ekstenzija 0
0
.
−
Pokreti ostalih prstiju u MTP zglobu
: fleksija 30-40
0
i ekstenzija 30-40
0
, u
PIP:
fleksija 30-35
0
i ekstenzija 0
0
, u
DIP:
fleksija 30-35
0
i ekstenzija 30
0
.
Pokreti kičme:
−
Cervikalni deo
: fleksija 45
0
, ekstenzija 45
0
, lateralna fleksija 45
0
i rotacija 60
0
.
−
Lumbalni deo
: fleksija 80
0
, ekstenzija 30
0
, lateralna fleksija 30
0
i rotacija 45
0
.
SEPTIČNE INFEKCIJE ZGLOBOVA
(septični artritis)
Septični artritis je najčešće izazvan stafilokokusom aureusom a ređe streptokokom. Zglob se može inficirati
hematogenim putem a može i egzogeno posle punkcije u dijagnostičke svrhe.
Patogeneza:
prve promene dešavaju se na sinoviji, postaje zamućena i serozna. Prvi znakovi infekcije javljaju se
najkasnije 48h nakon unosa infekcije. Javlja se povišena temperatura, otok, bol i crvenilo, konture zgloba se gube a
pokretljivost je izrazito smanjena. Ukoliko postoji rana kao izvor infekcije potrebno je uzeti bris. Citološka analiza
će pokazati povećan broj neutrofila. Može se napipati „
fenomen fluktuacije
“ gde se pod naizmeničnom palpacijom
oseća sadržaj koji pritisnut jednim prstom odiže drugi prst. Prisutan je i „
fenomen balotmana patele
“.
Terapija:
punkcija i aspiracija u opštoj anesteziji i ubrizgavanje antibiotika širokog spektra. Tamo gde je sadržaj gust
može se izvršiti ispiranje zgloba instilacijom. Antibiotike parenteralno treba davati dok se CRP i SEr ne snize na
normalne vrednosti. Zahvaćeni zglob treba imobilisati longetom uz davanje analgetika. Ako se ove promene ne leče,
akutni artritis može preći u hronični artritis.
Hronični artritis:
hrskavica zgloba propada i počinje da okoštava.
Terapija:
artrotomiju (operativno otvaranje
zgloba) i eksciziju svega što je nekrotično, uzeti bris radi određivanja tipa uzročnika, imobilisati zglob u fiziološkom
položaju gipsanom longetom/spoljašnjim fiksatorom, primeniti lokalno instilacionu drenažu sa antibiotikom.
MONTEĐA I GALEACI PRELOM PODLAKTA
PRELOMI DIJAFIZE ULNE – FRACTURA MONTEGGIA
Do frakture najčešće dolazi u srednjoj trećini dijafize. Frakturna linija je najčešće poprečna/kosa. U najvećem broju
slučajeva prelomi su zatvorenog tipa. Ukoliko dođe do značajnijeg pomeranja ulomaka onda se ne radi o izolovanoj
frakturi ulne, nego pored nje i pridružena luksacija glavice radijusa –
fractura Monteggia
. Kod luksacije glavice
radijusa dolazi i do rupture anularnog ligamenta. Ove povrede se teško reponuju, nestabilne su i sklone sekundarnoj
dislokaciji pa zbog toga imaju ozbiljnu prognozu.
Klinička slika:
bol, otok i hematom na mestu preloma ulne, palpatorna osetljivost. Ako je prelom dislokovan može
da postoji i patološka pokretljivost i krepitacije. Pokreti rotacije podlaktice su bolni, otežani i ograničeni. Kod
luksacije glavice radijusa postoji bol i osetljivost lateralnog dela lakta, a pokreti lakta su takođe veoma ograničeni i
bolni.
Lečenje:
prelomi bez dislokacije kao i prelomi kod dece u većini je neoperativno, repozicijom i gipsanom
imobilizacijom. Monteggia zahteva operativno lečenje koje se sastoji u otvorenoj repoziciji i stabilnoj osteosintezi
ulne. Time se obezbeđuje i repozicija glavice radijusa, a zbog njene nestabilnosti najčešće je potrebna i operativna
reparacija pokidanog anularnog ligamenta te dodatna privremena interna fiksacija reponovane glavice radijusa.
***
Osteosinteza je hirurška intervencija pomoću koje se sastavljaju fragmenti polomljene kosti i drže čvrsto u
postignutom položaju uz pomoć metalnog materijala (šipka, pločice, držač, klinovi itd.)
***
PRELOMI DIJAFIZE RADIUSA – FRACTURA GALEAZZI
Do ove povrede najčešće dolazi indirektno prilikom pada na dlan, a fraktura se obično nalazi na granici srednje i
donje trećine kosti. Frakturna pukotina može biti transverzalna, kosa/spiralna. U najvećem broju slučajeva radi se o
zatvorenoj frakturi bifragmentarnog tipa ali je moguć i multifragmentarni prelom. Uz prelom dijafize radijusa javlja
se i luksacija distalnog radioulnarnog zgloba –
fractura Galeazzi
. Kod ove povrede dolazi najčešće i do pucanja
interartikularnog diska u zglobu ručja. Zbog prekida kontinuiteta diska, distalni okrajak ulne postaje nestabilan i
luksira se najčešće u dorzalnom i distalnom smeru.
Klinička slika:
bol na mestu preloma, otok i hematom, palpatorna bolna osetljivost u predelu glavice ulne, gde se
vidi i palpira deformacija u vidu izbočenja. Karakterističan je znak „
klavirske dirke
“.
Lečenje:
Galeazzi povreda se u većini slučajeva leči operativno uz otvorenu repoziciju i stabilnu osteosintezu
radijusa najčešće metalnom pločom i zavrtnjima, a zatim je potrebno reponovati glavicu ulne i dodatnu fiksaciju
Kiršnerovom iglom.
ANAMNEZA KOD KOŠTANO-ZGLOBNIH OBOLJENJA
Anamneza jeste prvi deo kliničkog pregleda u kome se vodi informativni razgovor sa bolesnikom/sa najbližim
osobama iz bolesnikove okoline, o istoriji oboljenja/povrede, o svim bolesnikovim tegobama, njihovom početku i
redosledu kojim se pojedini znaci i simptomi javljaju. Anamnezu delimo na 6 sastavnih delova:
Generalije:
upoznavanje sa bolesnikom treba da bude jednostavno; saopštiti ciljeve razgovora i pregleda;
Glavne tegobe:
najvažnije tegobe, javljanje lekaru; biti kratak, koncizan i jasan;
Sadašnja bolest:
vreme početka bolesti, način početka bolesti (iznenadan, nagao), etiologija, mehanizam nastanka,
tegobe i dalji tok bolesti (da li je preduzimao neko lečenje), karakter, intenzitet i tok bolesti, lokalizacija, širenje,
poboljšanja i pogoršanja; neposredne tegobe; ispitivanje tegoba i simptoma po sistemima organa. Tipične tegobe i
simptomi kod povrede lokomotornog aparata: bol (lokalizacija, kada i kako se javlja, karakter bola), poremećaj
funkcije (poremećaj pokretljivosti zglobova, trnjenje mišića, poremećaj hoda), deformacije i izrastanja, edem,
neurogene tegobe, opšte pojave (povećanje temperature, groznica, znojenje), pitanje prethodne traume;
Lična anamneza:
momenti iz lične prošosti bolesnika, opšte stanje zdravlja; ranije bolesti, navike, osetljivost na
lekove, socijalno stanje;

Želiš da pročitaš svih 21 strana?
Prijavi se i preuzmi ceo dokument.
Slični dokumenti

Ovaj materijal je namenjen za učenje i pripremu, ne za predaju.